Особенности кандидоза органов дыхания
Кандидоз легких — довольно распространенное грибковое заболевание легких и бронхов. Микозы верхних дыхательных путей, вызванные грибами рода Candida, наблюдаются у людей различных возрастов. Кандидоз верхних дыхательных путей может быть самостоятельной инфекцией, а может быть спутником еще более серьезных патологий (туберкулеза, бронхоэктатической болезни, рака легочной ткани или вирусного иммунодефицита). Это серьезное заболевание, лечение которого требует тщательного обследования и системного подхода.
Возбудитель легочного кандидоза
Возбудитель (грибок рода Candida) — это микроскопический условно-патогенный обитатель слизистых оболочек здорового человека. Если у гриба появляется возможность размножаться слишком быстро и в большом количестве, проявляются клинические симптомы заболевания. Молочница может развиться и в результате попадания в организм клеток уже патогенных грибов.
Род Candida — несовершенные грибы (дейтеромицеты). Чаще других причиной развития молочницы является Candida albicans — одноклеточный грибок, клетки которого имеют овальную или круглую форму, он способен образовывать псевдомицелий — удлиненные, нитевидные клетки с бластоспорами (почками) на перетяжках.
Человек знакомится с грибами этого рода еще в утробе матери через околоплодную жидкость. Также клетки гриба способны преодолевать и гематоплацентарный барьер.
Первичное заражение может наступить во время прохождения плодом родовых путей, при кормлении грудью в результате контакта с кожей соска. Источником инфекции могут стать руки родителей, пища, предметы ухода, домашние животные и птица.
Для того чтобы естественный обитатель слизистой оболочки стал возбудителем бронхиальной молочницы, ему необходимо обладать факторами патогенности:
Путем проникновения инфекционного агента в легкие может стать слизистая оболочка рта или верхних дыхательных путей с кровью.
Клинические проявления кандидомикоза органов дыхания
К сожалению, кандидоз легких относится к тем заболеваниям, диагностика которых затруднена. По этой причине диагноз ставится с опозданием или не имеет достаточных оснований для подтверждения.
Обнаружение нескольких клеток возбудителя в мокроте не может являться серьезным поводом для постановки диагноза кандидоз дыхательных путей, а клинические проявления заболевания слишком неспецифичны и до сих пор не имеют четкого определения. Одной из причин этого можно назвать то, что молочница не является первичной болезнью, а осложняет уже имеющуюся пневмонию или другое заболевание. Например, псевдомицелий может разрастаться в новообразованиях.
Вторичный легочный кандидоз обычно развивается после лечения основного заболевания сильнодействующими лекарственными препаратами на фоне улучшения общего состояния организма пациента. Состояние больного в результате развития гриба в бронхах и альвеолах легких снова ухудшается, возвращается кашель и лихорадка, усиливается отделение мокроты. Последняя может быть с кровяными включениями. Кандидозный микоз может развиваться как через 7 дней после антибиотикотерапии пневмонии, так и через 3–6 месяцев после нее.

Если у пациента развивается первичный кандидоз легких, симптомы заболевания обычно неспецифичны и изменчивы. Клиническая картина бронхита или трахеобронхита сменяется признаками пневмонии или плеврита.
У больного наблюдается повышение температуры тела, одышка, учащенное сердцебиение, изнуряющий кашель, боль в области груди, синдром бронхоспазма. Количество мокроты небольшое, иногда в ней есть примесь крови.
Часто заболевание протекает тяжело, с полным симптомокомплексом вирусной инфекции, осложненной сепсисом и деструктивными процессами. У больного регистрируют признаки пневмонии (кашель с обильным отхождением мокроты, иногда с кровью, затруднение дыхания, приступы удушья, сухие и влажные хрипы) и тяжелой интоксикации организма (высокую температуру тела, лихорадку, малую подвижность, синюшность кожи). Кандидомикоз верхних дыхательных путей отличается затяжным течением. Особенно тяжело бронхолегочный кандидоз протекает у детей. У недоношенных новорожденных грибы рода Candida становятся причиной интерстициальной пневмонии.
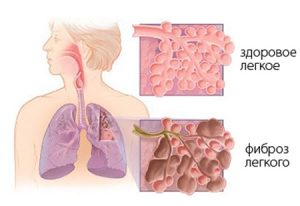
В результате жизнедеятельности гриба на слизистой оболочке бронхов и легких образуются участки фибринозного воспаления с очагом некроза в центре, которые в дальнейшем выгнивают, образуя полости. Если лечение не проводится, процесс завершается фиброзом, т.е. образованием в паренхиме легких плотных узелков из фиброзной ткани.
Фиброз значительно ограничивает функцию дыхания, препятствуя проникновению кислорода в альвеолы и нарушая кровоснабжение легких. Мелкие бронхи и бронхиолы заполнены при этом псевдомицелием гриба и лейкоцитарным экссудатом. Клетки возбудителя могут прорасти в стенки бронхов, что становится причиной некроза. Иногда осложнением кандидозной пневмонии может стать молочница глотки и (или) гортани.
Кандидоз бронхов часто осложняется инфекционно-аллергической бронхиальной астмой и другими аллергическими реакциями.
Диагностика и лечение молочницы дыхательных путей
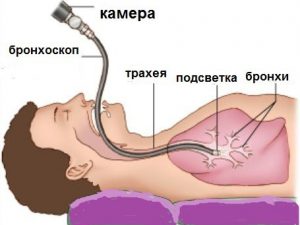
Из-за сходства кандидозного поражения легких с множеством других заболеваний, отсутствия специфических симптомов, рентгенологических и физикальных особенностей, диагностика грибкового поражения бронхов и легких существенно затруднена.
Основное условие постановки диагноза — обнаружение клеток возбудителя в материале, полученном посредством бронхоскопии. Кроме того, исследуют на наличие клеток возбудителя кровь и мочу.
Лечится бронхолегочный кандидоз специальными противогрибковыми препаратами антимикотиками. Их принимают как системно, так и в виде ингаляций. Часто применяют производные имидазола — Итракон, Орунгал (доза составляет 0,1–0,2 г 1 раз в день), Дифлюкан (первая, ударная доза — 400 мг, затем 200 мг в сутки). Также применяют Низорал, но в этом случае необходимо контролировать работу печени.
Лечение длительное, от 3 недель до 7 месяцев, продолжительность курса лечения зависит от его эффективности.
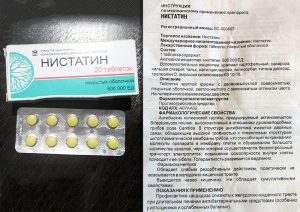
Лечение может проводиться антибиотиками из группы полиенов, а именно Нистатином (доза зависит от тяжести заболевания и может составлять от 5 до 10 млн единиц в сутки, курс лечение 7 суток), Микогептином (принимают 500 тыс. единиц в сутки), Амфоглюкамином (доза от 400 тыс. до 1 млн единиц в сутки, в зависимости от тяжести заболевания, курс до 14 дней).
Для ингаляций применяют Амфоцетрин В. Для этого 50 мг препарата разводят в 10 мл воды для инъекций, в которую можно добавить 10–15 капель глицерина для смягчения побочных явлений. Процедуру можно проводить 2 раза в день по 15–20 минут, курс составляет 10–14 дней. Этот препарат также используют для внутриплеврального введения.
Хорошие результаты показывает лечение нитроксолином (5-НОК) в дозе 0,1 г 4 раза в сутки в течение 2 недель. В случае тяжелого течения дозу увеличивают до 0,2 и повторяют курс через две недели.
Лечение антимикотиками должно сопровождаться назначением бронхолитических и противоаллергических препаратов.

Для проведения ингаляций применяют натриевую соль Леворина. Для этого содержимое одного флакона разводят в 10 мл дистиллированной воды. Длительность процедуры составляет 15–20 минут, ее можно повторять до 3 раз в день, курс может длиться до 10 дней, повторение допустимо через неделю. Такие ингаляции можно проводить детям. Подбор дозы в данном случае проводит лечащий врач, она зависит от тяжести течения заболевания, веса и возраста ребенка.
Также для ингаляций применяют 0,1% водный раствор Генцианвиолета в дозе 10–15 мл на 10–15 минут, 0,1–0,2% раствор Хинозола. Раствор Миконазола дополнительно разводят в изотоническом растворе хлорида натрия в соотношении 1 к 10 и применяют для ингаляций 1–2 раза в день в течение 10 дней, доза собственно Миконазола — от 50 до 100 мг для одной процедуры.
Ответственный подход к лечению
На время терапии следует отказаться от продуктов, богатых глюкозой, а вот продукты, насыщенные органическими кислотами и молочно-кислыми бактериями, будут способствовать вытеснению гриба из организма.
Для успешного лечения кандидоза дыхательных путей важно устранение причин появления заболевания. Выявление и лечение основного заболевания, если оно присутствует, повышение местного и общего иммунитета, заселение организма полезной микрофлорой с помощью пробиотиков. Комплексный подход, самодисциплина и настойчивость помогут излечиться от этого неприятного и опасного заболевания.